|
|
||
|
|
||
| Endocrinólogo | ||
| ____________________________________________________________________________________________________ | ||
|
|
Osteoporosis – Este artículo trata la Osteoporosis desde un punto de vista médico, por supuesto, pero mirando siempre a la Osteoporosis desde un ángulo positivo. La osteoporosis es la enfermedad relacionada con la fortaleza o la resistencia de los huesos. La osteoporosis es una enfermedad que posibilita todo tipo de fracturas. La osteoporosis es en definitiva, sobre lo que este artículo trata. |
|
|
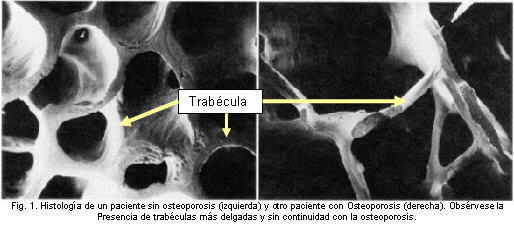
LA OSTEOPOROSIS - Quizás cuando le hablan de Osteoporosis, corra un frío por su cuerpo. Y aun cuando la situación en veces puede ser dramática, espero que al final de este artículo UD perciba que la osteoporosis es una enfermedad potencialmente tratable pero por sobre todo, prevenible. I. DEFINCIÓN DE OSTEOPOROSIS La osteoporosis es una enfermedad del sistema esquelético en la que hay una disminución de la resistencia del hueso y que nos predispone a presentar fracturas y que resulta del adelgazamiento de las trabéculas y la pérdida de continuidad de las mismas (ver figura) La palabra resistencia resulta critica para entender la enfermedad, ya que en la realidad no hay ningún aparato que pueda medirla en personas vivas, pero se puede medir en hueso de los cadáveres. En los diferentes estudios se ha encontrado que ésa resistencia se parece en mucho a la cuantificación de la Masa Osea que se puede hacer con la Densitometría Ósea (DMO); por lo tanto el diagnóstico de la Osteoporosis se basa en la medición de la masa ósea con un densitómetro óseo. La Osteopenia, es un término para identificar a aquellos pacientes que están en riesgo de desarrollar osteoporosis, es un estado intermedio entre ésta última y la normalidad. En la histología del hueso si bien se ve una disminución del ancho de las trabéculas, todavía se mantiene la conectividad entre las mismas. |
||
|
|
||
|
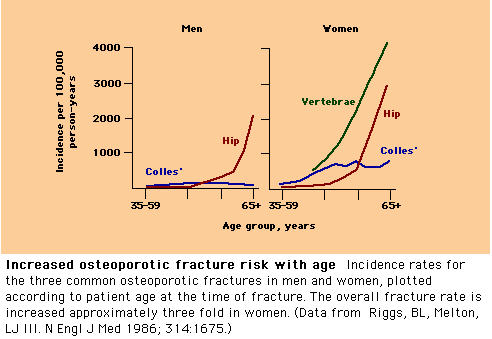
La organización mundial de la salud (WHO), define a un paciente con Osteoporosis, aquel que tiene una masa ósea medida en un Densitómetro Osea con un T score por debajo de -2.5 desviaciones standars (DS); dicho de una manera mas sencilla con una masa muy por debajo de un valor de referencia, valor que es determinado luego de estudiar a un gran número de personas sanas, sin riesgo para osteoporosis y cuyas edades oscilan entre 30 y 35 años. La medición se debe hacer idealmente a nivel de cadera y columna que son precisamente los sitios mas frecuentes de fracturas por osteoporosis. II. GENERALIDADES La osteoporosis es una enfermedad silente, no hay ningún síntoma que nos haga sospechar que la tenemos, el problema de tenerla es que nos aumenta el riesgo de tener una fractura de bajo impacto, de hecho cuando corregimos la osteoporosis estamos disminuyendo la probabilidad de presentar una fractura clínica. Una mujer de más de 50 años tiene una probabilidad del 40% de de presentar una fractura asociada a la osteoporosis el resto de su vida. El 30% de las mujeres mayores de 80 años tendrán una fractura de cadera y se estima que el 6% de todas las mujeres en éste rango de edad, morirán por culpa de la fractura. La problemática de las fracturas asociadas a la Osteoporosis va creciendo, por el mismo aumento de la expectativa de vida. El reto ahora es forjar huesos más fuertes para no tener complicaciones asociadas a la Osteoporosis. III: FACTORES DE RIESGO PARA OSTEOPOROSIS. Un factor de riesgo es cualquier eventualidad, que cuando un sujeto se expone a él, aumenta la probabilidad de que éste presente una enfermedad; por ejemplo el fumar es un factor de riesgo para desarrollar cáncer de pulmón, pero no quiere decir que todos lo paciente que fuman terminan desarrollando ésta enfermedad. Lo ideal en toda enfermedad es detectar los factores de riesgo para que en el futuro no se desarrolle la enfermedad; sin embargo algunos factores los podremos modificar y otros no. A. Factores No Modificables. Estos factores como su nombre lo indica no los podemos modificar; su sola presencia nos hace sospechar que puede existir la enfermedad, pero no vamos a poder modificar es factor de riesgo. a. Edad. Es quizás el factor más importante. Luego de los 35 años, se alcanza el nivel máximo de calcio en el esqueleto humano, lo que se conoce como pico de Masa Osea; a partir de éste momento sigue una etapa en la cual masa ósea ni aumenta ni disminuye. Con la llegada de la menopausia en la mujer se inicia la etapa de pérdida rápida de la masa ósea que puede ser en parte amortiguado por el uso de terapia de reemplazo hormonal. A continuación de la menopausia sigue un proceso de desmineralización que es menos marcado pero que continúa inevitablemente hasta la muerte. En los hombres, el proceso se descalcificación es menos marcado pero también es un continuo hasta el final de sus días En general luego de los 40 años, por cada 5 a 10 años de vida se dobla el riesgo de una fractura. b. Sexo Las mujeres tiene mayor riesgo de presentar osteoporosis y por lo tanto de fracturas. El desarrollo de osteoporosis en mujeres está asociado principalmente a la perdida de sus hormonas sexuales, es decir los estrógenos por la llegada de la Menopausia. El estrógeno es la encargada de fijar el calcio al hueso, capacidad que por supuesto se pierde al cesar la activada reproductiva de la mujer. La andropausia, que es el equivalente en el hombre, llega mucho más tarde y puede explicar las diferencias en la frecuencia de enfermedad en los dos sexos. Podemos decir que la masa de un hombre es equivalente al de una mujer con 5 años menos. En la mujer también hay una menor masa ósea porque se pico de masa ósea es menor que el de un hombre. Como se puede ver en la gráfica, para una misma edad, el riesgo de fractura es mayor en las mujeres que en los hombres |
| | |
|
|
| | |
| | |
|
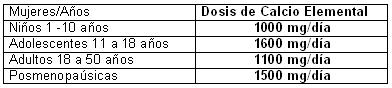
c. Fractura Previa El riesgo de una nueva fractura está aumentado entre 3 a 5 veces en pacientes con fracturas de bajo impacto previas. El mayor riesgo de tener una fractura lo tiene una persona que ya ha tenido una fractura previa independiente de su masa ósea, por lo tanto debemos poner el máximo interés en aquellas pacientes que ya han presentado una fractura asociada a osteoporosis. d. Herencia Junto a la edad, es uno de los factores más determinantes. Pacientes sin ningún otro factor de riesgo, pueden tener Osteoporosis, si uno de sus progenitores también la ha tenido. Por eso algunos pacientes a pesar de no tener ningún factor de riesgo pueden tener osteoporosis. Se calcula que la herencia puede explicar hasta el 80% de los casos de osteoporosis. e. Menarquia tardía La menarquia o el inicio de los ciclos menstruales es un importante indicador biológico de la futura masa ósea: entre más temprana la menstruación mayor será la masa ósea. Con el cierre de la epífisis, el crecimiento longitudinal de hueso cesa, pero la aposición de endostio o el crecimiento “hacia lo ancho” continúan por un periodo variable. La densidad incrementa marcadamente durante la adolescencia: es un tiempo muy importante para darle toda la dinámica en ejercicio y dieta para alcanzar un óptimo pico de masa ósea. Por lo tanto mujeres que se han desarrollado tardíamente, tiene mayor riesgo de osteoporosis. B. FACTORES MODIFICABLES Factores que están bajo el control del paciente, al evitarlos estamos disminuyendo la probabilidad de presentar una fractura: a. Peso A mayor peso, mayor masa ósea: el peso estimula la formación ósea, y por lo tanto aumenta la masa ósea. Parece ser un factor mecánico. Un peso de más de 66 Kg. es protector, en cambio por debajo de 52 Kg resulta en un factor de riesgo importante (ver tabla). En las mujeres pos menopaúsicas obesas, hay mayor producción de estrona, el estrógeno por excelencia en ésta etapa de la vida. En general no recomendamos el aumento de peso para prevenir la Osteoporosis, ya que sabemos que la obesidad se asocia a la presencia de otras enfermedades como Diabetes y arterioesclerosis. b. Corticoides Dentro del grupo de corticoides se encuentran drogas de uso frecuente como la prednisolona, la betametasona y la dexametasona. Su efecto deletéreo puede encontrarse aún con dosis tan pequeñas como de 2.5 mg de prednisolona al día pero por periodo muy largos. Periodos cortos de hasta 2 a 3 semanas probablemente no afectarán la densidad ósea. c. Ejercicio La actividad física a cualquier edad estimula la formación ósea, y resulta ser una de las mejores herramientas no sólo para prevenir, sino un coadyuvante muy importante para el manejo de la osteoporosis. Paciente quienes por su incapacidad no pueden ejercitarse, desarrollan más frecuentemente osteoporosis; es el caso de personas que tienen limitación por dolor en sus articulaciones, como en enfermedades como la osteoartrosis, la artritis reumatoidea, entre otras. d. Tabaquismo Aun cuando no se ha determinado si hay un mínimo de cigarrillos como factor de riesgo, ésta patología es más frecuente entre los fumadores comparado con los no fumadores. Todo paciente que ha sido diagnosticado con osteoporosis debería dejar de fumar. e. Consumo de anticonvulsivantes Paciente con epilepsia, que están tomando fenitoina, carbamazepina, van a tener una disminución de la absorción de calcio a nivel intestinal, por lo tanto se las han tomado en forma crónica, están en riesgo de desarrollar osteoporosis. Se sabe también que estas sustancias degradan la vitamina D del cuerpo y evitan que la síntesis de colágenos del hueso. f. Consumo de calcio A través de las propagandas en televisión se nos ha informado sobre la necesidad del consumo de calcio sólo en las edades avanzadas; sin embargo, la etapa más importante es durante la infancia, que es cundo el cartílago se va calcificando para dar paso al hueso. A mayor consumo de calcio en la infancia, mayor el pico de masa ósea, por lo tanto menor probabilidad de desarrollar osteoporosis en la edad adulta: La educación a éste nivel resulta vital en cualquier programa para la prevención de fracturas. IV MANIFESTACIONES CLÍNICAS LA OSTEOPOROSIS ES UNA ENFERMEDAD SILENTE, POR LO TANTO NO TIENE MANIFESTACIONES CLÍNICAS. DESAFORTUNADAMENTE MUCHOS DE LOS PACIENTES SE ENTERAN DE ESTA ENFERMEDAD CUANDO PRESENTAN LA FRACTURA. En la fractura el comienzo del dolor es súbito, el lugar es ubicado con precisión. El movimiento de la columna está limitado. El dolor se intensifica al sentarse, al ponerse de pie, o por la tos. El reposo en decúbito supino, produce alivio. El 95% de las pacientes posmenopáusicas con osteoporosis, sufrirán fracturas vertebrales en los próximos 10 años; el 75% pierden 10 cms de estatura. V. MEDICIÓN DE LA MASA OSEA (M.O.) El diagnóstico de la Osteoporosis, lo hemos dicho insistentemente es la densitometría ósea, pero entonces, quien debe hacerse una Densitometría Osea y en qué momento? Idealmente toda mujer mayor de los 65 años debe tener una DMO. Sin embargo si Ud. es mujer y tiene un factor de riesgo debe hacerla al llegar a la menopausia: esto le ayudara a determinar si indispensable recibir o no “hormonas”, ya que ellas pueden retardar el proceso de descalcificación. Hay varias pruebas de tamizaje, que aun cuando no son tan exactas como la DMO nos pueden ayudar a determinar el estado del hueso. Los más conocidos son los ultrasonidos calcáneos, que no utilizan rayos X, sino algunas propiedades de las ondas de sonido. El accudexa, que a partir de la medición con rayos X en los dedos de las manos, se puede establecer en parte quienes podrían tener osteoporosis en otras partes anatómicas. VI TERAPIA NO FARMACOLÓGICA Tres componentes básicos: dieta, ejercicio y dejar de fumar. Adicionalmente drogas que incrementan la perdida de hueso, deberían suspenderse Dieta: El consumo de calcio en la dieta es más efectivo que los mismos suplementos de calcio. El problema es que para alcanzar las dosis recomendadas se requiere de un alto consumo de lácteos, o en su defecto de algunas frutas y verduras. En los pacientes obsesos, con diabetes mellitus o con elevación del colesterol un consumo tan elevado de lácteos puede ser peligros por el alto nivel calórico de éstos, así como de su contenido en grasas saturadas. En general no se recomienda la restricción de cafeína y de sal, pues al parecer esta medida no ha demostrado prevenir la perdida de MO si hay un adecuado consumo de calcio. Ejercicio Pacientes con Osteoporosis, o quienes quieran prevenirla, deberían ejercitarse por lo menos 30 minutos tres veces a la semana. El ejercicio tiene beneficios tanto en la mujer pre como pos menopáusico; en mujeres ancianas la mayor efectividad del ejercicio resulta en una disminución de las caídas por incremento de la fortaleza muscular. Una combinación de ejercicio, una adecuada nutrición y un saludable estilo de vida, optimiza la consecución de un mayor pico de masa ósea. Una función ovárica normal, también es esencial Se conoce que el ejercicio es el iniciador del ciclo de remodelación, debido a las cargas mecánicas presentes, la actividad muscular y la gravedad estimulan la diferenciación y crecimiento celular de las células óseas. El mantenimiento mineral óseo y su hipertrofia depende de: Ø Tipo de ejercicio Ø Frecuencia del ejercicio Ø Uso de la gravitación durante el ejercicio Las mujeres profesionales tenistas, tienen mayor masa ósea, comparada con mujeres de la misma edad que juegan tenis ocasionalmente, y que el grosor cortical de su corteza en su brazo dominante es hasta 28.4% mayor comparado con el brazo no dominante. El efecto de la gravedad se ha establecido comparando tenistas con nadadores, se evidencia mayor masa en los tenistas. El efecto del ejercicio puede estar relacionado al aumenta de masa muscular, y se ha encontrado que la fortaleza muscular tanto en bíceps como en cuadriceps es un predictor independiente de masa ósea en fémur proximal, columna lumbar y antebrazo. El exceso de ejercicio, puede sin embargo, ser perjudicial. Las mujeres maratonistas, que desarrollan amenorrea (cesación de la menstruación), se asocian con una reducción de la masa ósea en columna lumbar, con mínimo, o sin compromiso a nivel cortical. La perdida ósea ha sido atribuida a la deficiencia de estrógenos asociada a la pérdida de grasa. El proceso de remodelación responde bien a los cambios de distribución de las fuerzas. Esto hace sugerir que el ejercicio debe ser: Ø Idealmente en contra de resistencias, como es el caso de las pesas. Ø Diverso, involucrando diferentes tipos de carga. Ø Frecuencias rápidas, que son más efectivos en inducir nueva formación. Ø Hacer pocas repeticiones para un máximo efecto osteogénico. Se comienza con un fortalecimiento de los grandes grupos musculares: cuadriceps, pierna (tendón de Aquiles), abdominales, músculos de la espalda, bíceps y tríceps. Muchos autores, se inclinan por utilizar máquinas de resistencia más que de fuerza libre, con 8 a 12 repeticiones por cada sesión separadas por descansos de un minuto, e idealmente tres sesiones por semana. El ejercicio aeróbico es esencial para el fortalecimiento del sistema cardiovascular y puede tener algunos beneficios a nivel óseo, que parece más efectivos en pacientes jóvenes (25 a 35 años), y muy poco en mujeres de 55 a 65 años. Dependiendo del nivel de entrenamiento inicial de la paciente, el programa debe realizarse, incrementado paulatinamente el ejercicio, hasta alcanzar 70 a 80% de la frecuencia cardiaca máxima, sostenida por 30 minutos y de tres a cinco sesiones por semana. Cesación del cigarrillo Definitivamente el fumar, acelera la perdida de MO. Fumar un paquete al día durante la vida adulta, está asociado con la disminución del 5 al 10% de la densidad ósea. El fumar puede neutralizar el efecto benéfico de la terapia estrogénica en la mujer posmenopáusica VII TERAPIA FARMACOLOGICA Las medidas anteriores, deberían ser consideradas universalmente, con le fin de reducir la pérdida de MO. Las mujeres con Osteoporosis, o con alto riesgo de fractura, deberían ser consideradas para manejo farmacológico, con estrógenos, un bifosfonato, calcitonina y Vitamina D. Monitoreo de respuesta a la terapia: Este punto resulta importante debido a que casi una tercera de las pacientes con terapia estrogénica y una sexta parte de las mujeres tratadas con alendronato, continuarán perdiendo hueso después de que la terapia es iniciada. El seguimiento con densitometría ósea, realizada en intervalos de un año puede no ser confiable, ya que algunos pacientes en el primer año muestran una perdida de MO que luego recuperan en el segundo año. Se recomienda hacer una medición en dos sitios diferentes, columna y fémur; si al año hay una disminución en ambos sitios, la terapia debería ser modificada, pero si hay pérdida en tan sólo uno de los dos, se hará un nuevo seguimiento hasta después del otro año. Los marcadores bioquímicos de recambio óseo, idealmente realizado antes de iniciar una terapia y luego a los tres meses de iniciada la terapia pueden predecir el éxito de una terapia. a. Suplementos de Calcio Los mayores requerimientos de calcio en la menopausia, son debidos a una menor eficiencia en la absorción del calcio intestinal y renal. El tratamiento con estrógenos resulta en una mejor absorción y retención del calcio, disminuyendo los requerimientos a sólo 1200 mg/día. |
|
|
|
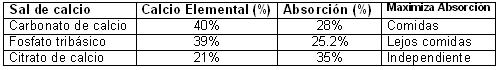
Los siguientes son los suplementos que se encuentran a disposición: Carbonato de Calcio Es la forma más económica; su absorción es pobre en pacientes con déficit de acido clorhídrico o en pacientes que están tomando medicamentos que inhiban la secreción ácida gástrica como el omeprazol y la ranitidina. Se absorbe mejor luego de las comidas. Un inconveniente es que reduce la absorción de hierro, por lo que se recomienda administrarlo en comidas bajas en hierro, como el desayuno. Tan sólo el 40% del carbonato de calcio es elemental, por lo que la administración de una tableta de 500 mg de carbonato de calcio, aportan 200 mg de calcio elemental. Dosis mayores a 500 mg deben ser fraccionadas ya que a ese nivel se asocian a un déficit de la absorción: si vamos a tomar 3 tabletas al día es mejor tomarla a diferentes horas y no todas al mismo tiempo. Citrato de calcio Tiene muy buena absorción y las molestias abdominales son menores. Se puede dar a cualquier hora del día. Fosfato de calcio Se absorbe mejor sin las comidas. Para escoger cual tipo de calcio es nuestra conveniencia hay que tener también en cuenta, el porcentaje de absorción: |
|
|
|
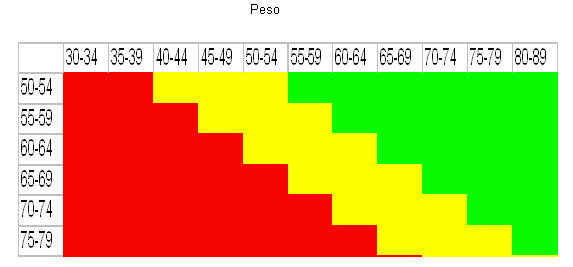
b. Vitamina D 800 UI diarios de vitamina D debe ser administrados a ancianos y personas con deficiencias de vitamina D. 400 a 800 UI de vitamina D diariamente debe ser considerados como una medida preventiva en aquellos pacientes quieren quieran una adecuada salud ósea. Cuando se activa la Vitamina D, ya sea que provenga de los alimentos o de la síntesis endógena en al piel a partir de los rayos ultravioleta del sol, se convierte en una hormona que se conoce como calcitriol (1, 25 dihidroxi vitamina D). Esta vitamina es la encargada de la absorción de calcio desde el intestino hasta el torrente sanguíneo, además de cumplir otras funciones a nivel del hueso. Los mayores de 65 años, tienen disminuida la capacidad de activar la Vitamina D, y puede ser parte fundamental en la génesis de la Osteoporosis en pacientes de la tercera edad. La depleción subclínica de Vitamina D predispone al anciano a fracturas de cadera, como resultado de una acelerada perdida de hueso cortical, por un hiperparatiroidismo secundario. A pesar de lo anterior, una excesiva cantidad de Vitamina D puede incrementar la excreción de calcio urinario y producir perdida de hueso cortical. La suplencia de Vitamina D, en pacientes menores de 65 años, sobre todo en pases ubicados en el trópico como Colombia, esta cuestionada, ya que la facilidad con que podemos acceder a la exposición solar hace difícil la deficiencia de vitamina D. c. Estrogenoterapia (ET) ET es el tratamiento de elección de la prevención de Osteoporosis en la mujer peri menopáusica y debe tenerse en cuenta en el tratamiento de la misma. Una dosis de 0.625 mg/día de estrógenos conjugados (EC), reduce la tasa de pérdida de MO (prevención) y disminuye el riesgo de fractura (tratamiento); el uso de dosis menores es controversial. En algunas ocasiones, dosis elevadas tales como 1,25 mg de EC o su equivalente pueden ser necesarios. Dosis mayores no van a representar ningún beneficio adicional. Los estrógenos transdérmicos (parches) tiene similar efecto a nivel óseo, pero su efecto sobre los lípidos no son tan favorable como la terapia oral. Las mujeres sin útero, pueden ser tratadas con estrógenos únicamente, aquellas con útero deben recibir progestágenos para prevenir la hiperplasia endometrial y el cáncer de útero Los pacientes que reciban ET deben tener un seguimiento de cerca, incluyendo mamografía, exámenes pélvicos, citología y/o biopsias endometriales, según criterio médico. El riesgo de cáncer de seno, cuando se inicia la suplencia estrogénica en edades tempranas después de la menopausia y no usados por más de 5 años, es mínimo. d. Bifosfonatos La Osteoporosis está causada por un efecto acumulativo de un exceso de la resorción comparada con la formación. Los bifosfonatos inhiben la resorción ósea con mínimos efectos secundarios. Está indicado en desordenes que afectan el esqueleto, incluyendo pacientes con hipercalcemia, enfermedad de Paget, mieloma múltiple, cáncer de seno, osteogénesis imperfecta y por supuesto en la prevención y manejo de la Osteoporosis. Alendronato A dosis de 10 mg/día o de 70 mg 1 vez por semana, es una buena elección para el manejo de la Osteoporosis. El Alendronato incrementa la M.O. hasta un 9% en la columna y 6% en el cuello femoral., reduce la incidencia de fractura vertebral y no vertebral hasta un 50% y la perdida de estatura. Alendronato 5 mg/día ha sido aprobada por la FDA para prevenir la Osteoporosis. Esta droga debe tomarse temprano en la mañana por lo menos 30 minutos antes de cualquier comida, con 200 a 300 cc de agua, el paciente deberá permanecer activo o de pie, sólo podrá recostarse hasta después del desayuno. Debe usarse con precaución en pacientes con esofagitis, desórdenes de la motilidad esofágica y estrecheces esofágicas. No existen contraindicaciones en pacientes con desórdenes en intestino bajo. En estudios en mujeres pos menopaúsicas con Osteoporosis, el alendronato aumento el calcio del hueso en 8.8% en la columna, 5.9% en el cuello femoral y 7.8% en el gran trocánter, reduciendo el riesgo de fractura en un 50% las fracturas columna, la cadera y la muñeca. Efectos secundarios: En general son mínimos: dolor abdominal y músculo esquelético, nauseas, dispepsia, constipación, diarrea y raramente rash. Se han reportado ulceras esofágicas en aquellas pacientes que no toman el medicamento según la prescripción (con adecuada cantidad de agua, 200cc, debiendo permanecer de pie por lo menos 30-40 minutos) Etidronato Fue el primer bifosfonato que demostró eficacia en el tratamiento de la Osteoporosis. Se administra cíclicamente 400 mg/ida durante dos semanas y cada 15 semanas (3 meses); incrementa la DMO en columna en 5.3%, comparado con una disminución del 2.7% en el grupo placebo, con una disminución en las fracturas vertebrales. Previene la perdida de MO en mujeres con corticoides, y en mujeres pos menopaúsicas sin Osteoporosis. Ha sido utilizado en combinación con los estrógenos, tanto en prevención como e tratamiento. A pesar de estos datos alentadores, la FDA. en EEUU no ha aprobado al Etidronato, para el tratamiento de la Osteoporosis, aunque ha sido aprobado para la enfermedad de Paget. La razón de esto, es la falta de suficientes datos con respecto a la disminución de fracturas en cadera. Hay preocupación también de que pueda producir Osteomalacia, sobre todo en grandes dosis usadas en la enfermedad de Pager. Residronato Es efectivo y bien tolerado en mujeres menopaúsicas con Osteoporosis. Residronato 5 mg diarios o 35 mg semanales comparado con placebo por tres años, incremento en 5.4, 1.6 y 3.3% la DMO en columna, cuello femoral y trocánter respectivamente en el grupo residronato comparado con el 1.1%, -1.2% y -0.7% respectivamente en el grupo placebo. Residronato es efectivo en la prevención de Osteoporosis inducida por corticoides y ha sido aprobado por la FDA, en dosis de 5 mg/día o 35 mg semanales, para tratamiento y prevención de posmenopáusicas e inducida por corticoides. e. Calcitonina La calcitonina es una hormona que se produce en las células C parafoliculares de la tiroides. Tiene una actividad anti-osteoclástica (evita la destrucción del hueso) Se puede utilizar la calcitonina de salmón en forma intranasal, 200 IU/día o si ésta vía no es viable, puede ser sustituida por 50 a 100 UI/día subcutánea. La vía nasal es preferible, ya que produce menos nauseas y flush que la subcutánea. Puede ser de primera elección en pacientes con dolor sostenido luego de una fractura por su acción analgésica sostenida La calcitonina parenteral está indicada para el tratamiento de mujeres osteoporóticas en post-menopáusica de más de 5 años quienes no usen estrógenos o en quienes los estrógenos estén contraindicados. La producción de anticuerpos y la "down regulation" de los receptores de calcitonina, limitan el uso clínico de la droga después de más de dos años de terapia, se aconseja después de 2 años suspender el tratamiento por 6 meses y luego reiniciar. f. Moduladores selectivo de los receptores de estrógenos (SERMS) Estos medicamentos poseen acciones similares a las de los estrógenos al disminuir la concentración de colesterol y mejorando la calidad del hueso, pro bloquean los efectos no deseados de los estrógenos en el útero y el seno. Raloxifeno. Ha sido aprobado por la FDA para la prevención y tratamiento de la Osteoporosis. Incrementa la DMO y reduce el colesterol LDL, sin producir estimulación endometrial o sangrado vaginal. Debe ser considerado en pacientes con una fuerte historia familiar de cáncer de seno en la familia Disminuye las tasas de fracturas vertebrales en un 70% Está disponible en tabletas de 60 mg y se toma una vez al día. No hay necesidad de tomar progestágenos en paciente con útero. Entre los efectos secundarios de esta droga está las oleadas de calor. Puede producir un leve incremento en la trombosis venosa profunda. Tamoxifeno No ha sido aprobado por la FDA para el tratamiento o prevención de la Osteoporosis. Aquellas pacientes que lo usan para el manejo del Cáncer. de seno, probablemente no requiera de un manejo adicional para la pérdida de DMO Disminuye el colesterol LDL, así como su oxigenación g. Fluoruro de Sodio También tiene propiedades formadoras de hueso. La masa vertebral ósea puede aumentar hasta en un 10% por año, pero cerca del 40% de los pacientes pueden mostrar poca o ninguna respuesta al tratamiento, debido en parte a la intolerancia del medicamento. Es una terapia que ha entrado en desuso ya que los estudios no pudieron demostrar una disminución en el riesgo de fractura. h. Nuevas terapias Tibolona Es un esteroide sintético con propiedades estrogénicas pero con débiles propiedades gestagénicas y androgénicas, el cual carece de propiedades estimuladoras del endometrio. Incrementa la masa ósea en vértebras y previene la perdida de hueso en el antebrazo de mujeres posmenopáusicas. Reduce en aproximadamente un 26% los niveles de LDL (colesterol malo), pero también reduce en un 23% el colesterol HDL (colesterol bueno) Ipriflavona Es una isoflovana (estrógeno de origen vegetal), que parece inhibir la resorción ósea y mejorar la formación ósea. Los estudios multicéntricos europeos, confirma la hipótesis que significativamente disminuyen el riesgo de fractura vertebral. Elementos Traza Estronium: Su administración prolongada de hasta por 2 años a mujeres con Osteoporosis pos menopáusica, incremento significativamente la DMO en columna. La asociación de calcio, cobre, magnesio y zinc, ha demostrado un efecto positivo en la densidad mineral de columna. Teraparatide Es la droga más potente conocida hasta el momento para manejar las osteoporosis. Es también una droga formadora de hueso. Se aplica por inyecciones sub cutánea, por un periodo de dos años. La limitante de esta droga es su alto costo. VIII CONCLUSION Como ya hemos insistido, la mejor forma de saber si Ud tiene o no Osteoporosis es practicándose una Densitometría Osea, en la siguiente tabla Ud podrá de una manera mas o menos predecible establecer su riesgo de Osteoporosis. Ubíquese en la gráfica según su edad y su peso en Kilogramos. Si se encuentra en el área roja la probabilidad de osteoporosis es de hasta un 66%; si cae en el área amarilla, la probabilidad de que d tenga Osteoporosis es de un 27%, si está en el área verde al probabilidad es muy baja, de sólo un 8%. Por ejemplo su Ud tiene 62 años con sólo 47 Kg., la probabilidad es muy alta; si tiene 50 años con 72 Kg. la probabilidad es muy baja. |
|
|
|
Le recomendamos para las persona en “rojo”, acudir a su médico para que les realicen una Densitometría Osea; si Ud está en la región “amarilla”, hacer el anterior exámenes si además hay factores de riesgo asociados, si está en la región “verde” sólo se justificaría hacer la densitometría en caso que los factores de riesgo sean muy fuertes, como la presencia de osteoporosis en otros miembros de las familia, o fractura previa en Ud mismo. En cualquiera de las tres áreas, el consumo de calcio o suplementos estaría recomendado, al igual que el ejercicio, pero sólo su médico podrá establecer de una manera muy particular el tratamiento adecuado para cada caso en especial. La Osteoporosis es una enfermedad prevenible, pero para esto tenemos que educar al niño, y detectarla tempranamente en la mujer y en el hombre maduro, y así no tendremos que tratar la fractura en el anciano. |
| Clic en el sobre para escribir al doctor | ||||
| Médico Endocrinólogo | ||||
| ______________________________________________________________________ | ||||
| || | ||||
|
______________________________________________________________ |
|
PÁGINA PRINCIPAL | QUIENES SOMOS | AFILIACIÓN | ENLACES | ESPECIALIDADES | F.A.Q. | CONTACTO |
|
| |
|
Cabeza y Cuello | Cardiología | Cirugía Cardiovascular | Cirugía de Columna | Cirugía de Tórax | Cirugía General | Cirugía Plástica |
|
Cirugía Vascular | Dermatología | Endocrinología | Ginecología y Obstetricia | Homeopatía | Infectología | Medicina del Sueño | Medicina General |
|
Medicina Interna | Neurocirugía | Obesidad | Oftalmología | Ortopedia | Otología | Otorrino | Reumatología | Psiquiatría | Trasplante Organos | Urología Odontología |
 |
Copyright ® 2001-2013 SusMedicos.com ALL RIGHTS RESERVED | |||
| Diseño & Mantenimiento: SusMedicos.com | ||||
| QUALITY MED LTDA. | ||||
| 1 | ||||
| Última modificación: Junio 5, 2012 | ||||